Es titelte die 20 Minuten vorgestern: „Ärger über Apotheken-Rechnung – Beratungszuschlag, ohne beraten worden zu sein“. Im Artikel beschreibt der Leser, wie er in der Apotheke für seine Ferien Mittel gegen Übelkeit und Durchfall gekauft hat. Als „Profi“ hat er die Wirkstoffe angegeben und die Medikamente als Generika erhalten. Danach hat er sich aber über die Quittung geärgert, auf der separat ein „Medikamenten-Check“ ausgegeben ist.

Das würde mich vielleicht auch ärgern – vor allem aber irritiert es mich etwas … wie kommt der denn da drauf? Der Medikamenten-Check ist eine von zwei Pauschalen, die von der Apotheke auf rezeptpflichtige Medikamente, die von der Grundversicherung übernommen werden verlangt werden. Unsere Leistung/Arbeit ist ja seit 2004 nicht mehr im Medikamentenpreis als Marge enthalten.
Das ist nicht drauf bei freiverkäuflichen Medikamenten, nicht bei Sachen, die über die Zusatzversicherung gehen. Das sind auch keine „Beratungstaxen“, wie sie gerne genannt werden. Die Beratung gehört dazu, aber noch einiges weiteres wie Dossierführung, Wechselwirkungscheck, Lagerhaltung, Abrechnung mit den Krankenkassen undsoweiter.
Jetzt hat aber in den letzten Monaten einiges geändert im Apothekenumfeld. So wurde die bisherige Liste C (freiverkäuflich, nur in Apotheken) faktisch aufgehoben – das meiste landete in der Liste D (freiverkäuflich auch in Drogerien), wenige Medikamente wurden wegen Problemen, die eine intensivere Beratung oder gar Dokumentation benötigen in die Liste B (also zur Rezeptpflicht) hochgestuft. Parallel dazu wurde den Apothekern aber erlaubt auch weiterhin (und noch mehr) auch rezeptpflichtige Medikamente abzugeben. Die Voraussetzungen dafür zu erläutern, würde den Rahmen dieses Blogposts sprengen.
Und so war das hier: Das Domperidon Mepha oro ist Liste B UND auf der SL-Liste und deshalb wurde die Pauschale separat zum Preis des Medikamentes angegeben. Eigentlich wären es sogar 2 Pauschalen: der Bezugs-Check von 3 Franken hat die Apotheke dem Kunden erlassen. Das halten wir auch so bei Selbstzahlern von Rezepten – mit der Begründung, dass der Patient uns da einen Teil der Arbeit (das Abrechnen mit der Kasse) abnimmt.
Übrigens ist das Domperidon Mepha oro 30 Tbl das einzige, das aktuell in der Liste B ist und SL – der Rest ist entweder immer noch als Liste C angegeben (siehe rot markierte im Bild) und/oder NLP (nicht von der Grundversicherung bezahlt).
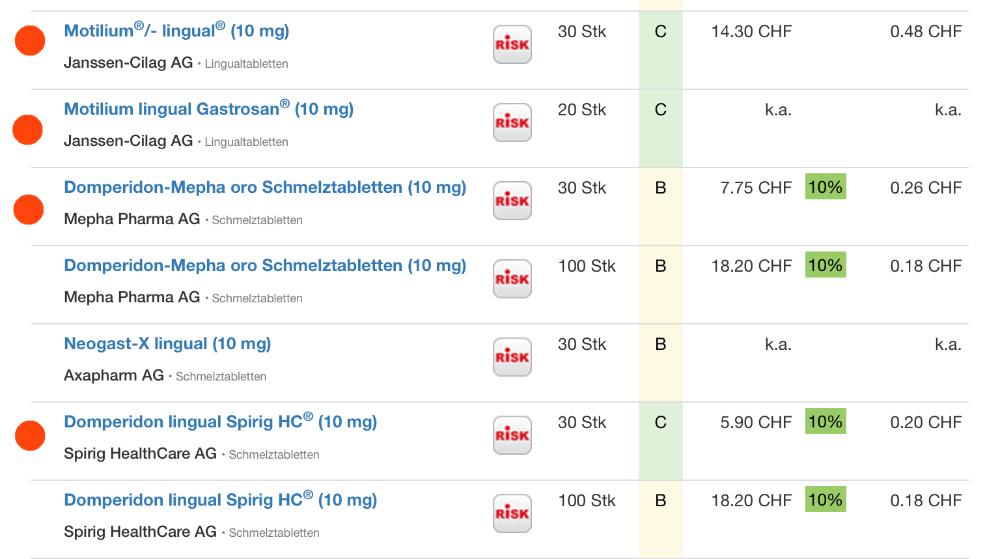
Das wird der Grund sein, weshalb das dem Mitarbeiter der Apotheke durchgerutscht ist: Ganz korrekter Weise hätte er die Abgabe dann nämlich unter dem Patientennamen aufnehmen müssen – vielleicht hätte sich der Kunde dann auch nicht mehr über die „mangelnde Beratung“ erhitzt? Die hätte er dann (zwangsweise) gehabt. Aber das wäre ihm sicher auch nicht recht gewesen – so als Pflegefachmann.
Übrigens: Wenn man da die Preise vergleicht, sieht man, dass er im Vergleich zum Original mit 30 Stück selbst mit der Pauschale noch günstiger war (CHF 11.65 gegen 14.30). Aber die Apotheke ist natürlich wieder der Abzocker, böse Pharma! Die Kommentare in der 20 Minuten mag ich gar nicht lesen und noch weniger korrigieren.

