Die Apotheke hat im Gesundheitssystem die Aufgabe, die Bevölkerung mit Medikamenten zu versorgen, zu gesundheitlichen Themen zu beraten und Dientsleistungen dazu zu bringen. In der Schweiz gibt es keinen offiziellen Versorgungsauftrag – Apotheken sind Detailhändler und eigenständige Geschäfte mit Veträgen zu anderen Leistungserbringern im Gesundheitswesen – vor allem Krankenkassen, damit Leistungen direkt abgerechnet werden können. Zu diesem Zweck arbeiten in der Apotheke praktisch ausschliesslich nur Fachpersonal, Apotheker*innen mit universitärer langjähriger Ausbildung, Pharmaassistent*innen und Fachmann/frau Apotheke mit Lehre.
Wie wird die Arbeit der Apotheke bezahlt? Kurz: Mit Pauschalen, über Dienstleistungen und (ein kleiner Teil) über die Marge der Medikamente und Produkte. Es ist ein wirklich kleiner Teil mit der Marge – man hat schon früh erkannt, dass die Preise der Medikamente sinken müssen, unsere Arbeit zunehmen wird. Man hat also das alte System umgestellt und vor jetzt 25 Jahren die LOA eingeführt – die Leistungsorientierte Abgabe. Dadurch fällt der finanzielle Anreiz weg, teurere oder mehr Medikamente als nötig abzugeben. Stattdessen werden Leistungen wie Beratung, Besorgung, Lagerhaltung etc. vergütet mittels Pauschalen. Die Einführung war 2001 – und … ja, Diskussionen seit dem.
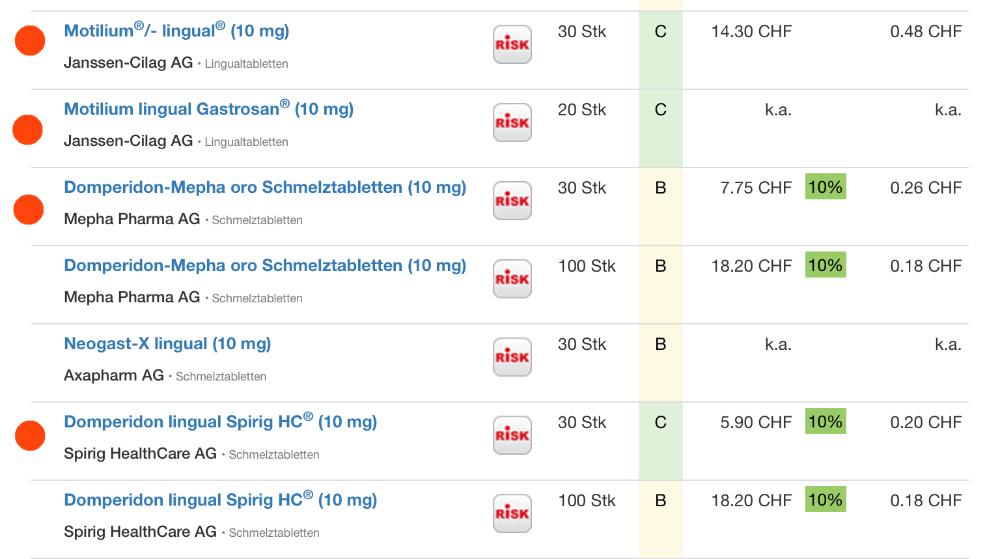
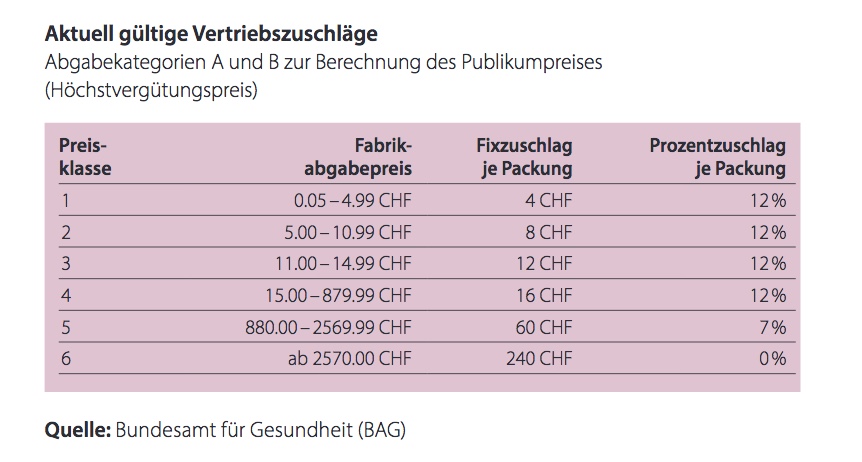
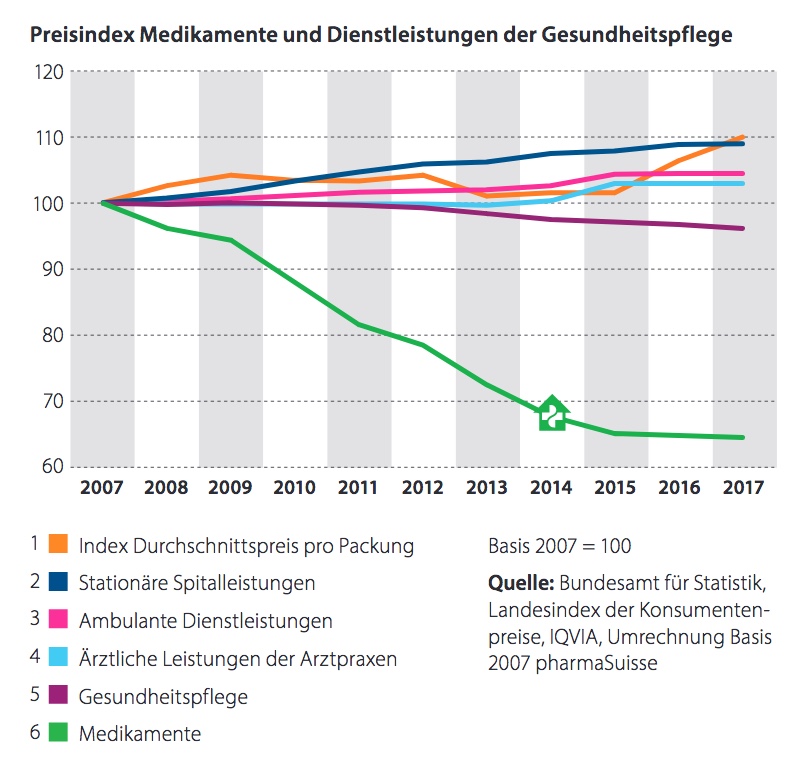
Darunter so (inzwischen) Klassiker wie „Aber ich brauche keine Beratung“, und „Apothekenpreise“. Was die Leute nicht sehen: die LOA (inzwischen in der 6. Variante) hat dem Gesundheitswesen Milliarden eingespart. Jede Änderung hatte zur Voraussetzung „mindestens Kostenneutralität“ )also: muss günstiger werden). Daneben stiegen über die Jahre nicht nur die Menge der Arbeit, sondern auch alles drum rum: gesetzliche Vorgaben, Dokumentation, Limitationen durch die Krankenkassen und Nebenkosten wie Miete, Strom, Hard- und Softwarepreise, Einkaufspreise … Das einzige was immer runter geht, sind die Preise der (meisten) kassenpflichtigen Medikamente (Stichwort auch Generika und BAG schreibt die Preise dafür vor – mit Auslandsvergleich).
Übrigens: Der Anteil der Gesundheitskosten, der direkt dem Apothekenbereich (inklusive Dienstleistungen) zugeschrieben wird, liegt bei etwa 7 %. Die Gesamtkosten für Medikamente machen (laut Daten von 2021) etwa 10 % (ca. 9,1 Mrd. CHF) der gesamten Gesundheitsausgaben aus. Aber die Apotheke ist halt der Ort (neben dem Hausarzt) wo die breite Öffentlichkeit am meisten Kontakt hat mit dem Gesundheitssystem … und (trotz aller Kompliziertheit) am ehsten die Preise sieht.
Die aktuelle LOA VI definiert eine Menge unserer Arbeit in neuen Pauschalen, genauer aufgesplittet als zuvor, nach Aufwand. Medikamente mit höherer Kategorie (A) brauchen mehr Überwachung / Beratung, Erstbezüge machen mehr Arbeit als wiederholte Bezüge. Die Patienten werden davon kaum was merken (Kostenneutralität zum Vorgängersystem).
Übersicht der LOA VI Pauschalen:
Sicherheits-Check Medikament Abgabekategorie A/neu CHF 5.23 (= TP 3.63)
(1x pro Bezug eines Medikamentes der SL, der Abgabekategorie A oder eines Medikamentes mit gültiger Kostengutsprache.
Neu bedeutet Erstabgabe oder letzte Abgabe vor mindestens 366 Tagen und kein anderes Medikament mit demselben Wirkstoff (ATC 5-Code)
Sicherheits-Check Medikament Abgabekategorie A/bestehend CHF 4.28 (= TP 2.97)
(1x pro Rezeptzeile bei wiederholter Abgabe)
Sicherheits-Check Medikament Abgabekategorie B/neu CHF 4.08 (= TP 2.83)
(1x pro Bezug eines Medikamentes der SL der Abgabekategorie B, bzw. 1x/Rezeptzeile, wenn: Erstabgabe oder letzter Bezug vor mindestens 366 Tagen und kein anderes Medikament mit demselben Wirkstoff (ATC-5 Code)
Sicherheits-Check Medikament Abgabekategorie B/bestehend CHF 2.07 (= TP 1.44)
(1x pro Rezeptzeile bei wiederholter Abgabe)
Sicherheits-Check Patient CHF 3.96 (=TP 2.75)
1x pro Bezug, jedoch maximal 1x pro Patient, Tag und verordnendem Arzt.
Neuerfassung und Aktualisierung Patientendaten CHF 1.14 (TP=0.79)
1x pro Bezug mindestens eines LOA-Pflichtigen Medikamentes, wenn a) der Patient zum ersten Mal in der Apotheke ein Rezept einlöst (Neuerfassung) oder b) der Patient seit 366 Tagen oder mehr kein LOA-pflichtiges Medikament mehr in der betreffenden Apotheke bezogen hat (Aktualisierung)
Anwendungserklärung CHF 3.89 (TP=2.70)
Einmal im Leben des Patienten, wenn das Rezept Medikamente zum Spritzen, zum Inhalieren oder zum Auftragen gemäss Art 10 Abs 2 Anhang A Tarifstruktur LOA V enthält UND der Patient die entsprechende Anwendungserklärung gemäss eigenen Angaben noch nie erhalten hat.
Substitution 40% der Kosteneinsparung zwischen Original und Generikum: Maximal CHF 41.04
(Einmal im Leben des Patienten für ein bestimmtes Medikament, wenn der verordnende Arzt ein Original oder Referenzpräparat verordnet hat. Die zuerst abgegebene Kleinpackung einer Dauertherapie zählt dabei nicht: erst die erste abgegebene Grosspackung.)
Wochen-Dosiersystem (3-5 Medikamente) CHF 9.45 (TP 6.56)
(1x alle 7 Tage bei Verordnung eines Wochen-Dosiersystems mit 3-5 unterschiedlichen Medikamenten. Der Sicherheits-Check Patient darf alle 7 Tage verrechnet werden.)
Wochen-Dosiersystem (6-8 Medikamente) CHF 15.75 (TP 10.94)
Wochen-Dosiersystem (9 und mehr Medikamente) CHF 21.90 (TP 15.21)
Maschinelle Verblisterung CHF 1.51 (TP 1.05)
(1x pro Bezug bei Verordnung von mindestens 3 unterschiedlichen Medikamenten gleichzeitig als Einzeldarreichungsform. Die Abrechnung erfolgt anhand der abgegebenen Anzahl „Blistertage“. Der Sicherheits-Check Patient darf zusätzlich alle 7 Tage verrechnet werden. Die Sicherheits-Checks Medikament dürfen anhand der Abgabekategorie einmal alle 90 Tage verrechnet werden.)
Einnahmekontrolle CHF 10.80 (TP 7.50)
(Einmal pro Bezug, bis mehrmals pro Tag und verordnendem Arzt unabhängig der Anzahl der Medikamente zur Einnahme. Der Sicherheitscheck Patient darf zusätzlich 1x alle 7 Tage verrechnet werden.)
Notfalldienst CHF 17.28 (TP 12.00)
(1x pro Bezug im Notfall ausserhalb der regulären Öffnungszeiten der notfalldienstleistenden Apotheke und ausserhalb der ortsüblichen Öffnungszeiten des Detailhandels.)
Für Institutionspatienten (in Heimen) gibt es unterschiedliche Sicherheits-Checks Institutionspatient und Maschinelle Verblisterung Institutionspatient. Für Methadon Abgabe gibt es ebenfalls Pauschalen.
Glossar: SL= Spezialitätenliste, ATC-Code: Liste der Wirkstoffe, CHF= Franken, TP= Taxpunkt, LOA= leistungsorientierte Abgabe. Gilt nur für Medikamente der SL, die in der Abgabe-Kategorie A oder B sind, nicht für freiverkäufliche Medikamente, Wochen-Dosiersystem: durch die Apotheke für einen einzelnen Patienten wochenweise gerüstete Medikamente,
Wir durften die Liste in der Apotheke gut sichtbar aufstellen …. nicht, dass ich glaube, dass jemand sich da wirklich durchliest, während er oder sie wartet. Aber sie ist da. Infoblätter vom Apothekerverband liegen seit Anfang Jahr aus, bisher ohne Reaktion von den Patienten und Kunden. Aber ich bin sicher, die kommen noch. Spätestens wenn die ersten Krankenkassen-abrechnungen genaustens auseinander genommen werden. Denn die Leute sind Preissensitiver geworden. Logo – steigen doch fast überall die Preise.
Ich kann die Pauschalen (so) erklären. Für die Abrechnung mit der Kasse bin ich froh, dass es Computerprogramme gibt.